Il 25 luglio 1978 grazie alla FIVET, la tecnica di fecondazione in vitro, nasceva in Gran Bretagna Louise Brown. Fu una rivoluzione per la medicina e diede la speranza a molte donne, con problemi di fertilità, di diventare madri. Da allora i progressi scientifici in questo campo hanno migliorato i risultati e le tecniche permettendo a milioni di donne di coronare il loro sogno di maternità.
Le tecniche di base per l'infertilità
Le tecniche di fecondazione assistita sono molteplici e impiegano mezzi e strumenti diversi ma arrivano tutti allo stesso scopo: dare alle donne la possibilità di concepire e partorire. Le tecniche di fecondazione assistita si suddividono normalmente in tecniche di base e tecniche complesse.
Le tecniche di base sono quelle meno invasive ed essenzialmente tendono a facilitare i processi naturali di fecondazione. Tra queste ricordiamo la stimolazione dell'ovulazione, con la somministrazione di farmaci quali gondadotropine e clomifene, al fine di accelerare o migliorare la qualità e quantità dei follicoli e quindi degli ovuli da fecondare.
Alla stimolazione deve essere associato un monitoraggio ecografico che possa dire con certezza quando il follicolo sta per scoppiare. Quello è il momento di avere rapporti sessuali mirati.
Altra tecnica di base è l'inseminazione intrauterina o IUI. Si tratta di una tecnica molto semplice che prevede l'inserimento di spermatozoi direttamente in Utero tramite un catetere. Prima dell'introduzione degli spermatozoi in utero, si effettuerà un monitoraggio dell'ovulazione ed una somministrazione di gonadotropina corionica, un ormone che porta l'LH al massimo, calcolando così precisamente il momento dell'ovulazione per l'inseminazione.
Il liquido seminale viene ottenuto mediante masturbazione e sottoposto a test di capacitazione, per scegliere gli spermatozoi migliori. Infine, gli spermatozoi vengono inseriti in utero tramite catetere; l'introduzione del catetere non è doloroso, soprattutto se il ginecologo è bravo e la conformazione uterina non ha forme particolari.
Infertilità: le tecniche complesse
Si distinguono dalle tecniche di base poiché tutte prevedono una manipolazione di ovuli e spermatozoi e richiedono una gestione in provetta. Di queste, la prima, la più usata e conosciuta, è la FIVET; le altre sono tecniche molto simili e consistono in poche variazioni da questa.
La FIVET
La tecnica FIVET si articola in 4 settimane e si snoda attraverso diverse procedure tra esami, prelievi ed inserimenti. Innanzitutto, la coppia viene sottoposta ad una serie di analisi che accertino lo stato di salute dei due aspiranti genitori e che possano ridurre il rischio di interferenza con la terapia.
Alcuni di questi esami vengono effettuati una tantum, altri vanno ripetuti nel tempo; comunque, ogni centro che utilizza la FIVET ha le sue regole riguardo la scadenza degli esami.
Il passo successivo sarà la soppressione dell'attività ipofisaria. L'ipofisi, infatti, potrebbe avviare l'ovulazione naturale facendo scoppiare i follicoli, ma poiché la FIVET è una tecnica basata sul prelievo degli ovociti dai follicoli stessi, si deve intervenire prima che il follicolo, scoppiando, disperda le cellule uovo, invalidando il successo della fecondazione assistita.
Per avere più follicoli, e quindi più ovociti da fecondare, si procede anche ad una stimolazione ovarica tramite gonadotropine. Durante la stimolazione, la paziente viene seguita tramite il dosaggio dell'estradiolo e diverse ecografie per controllare lo stato e la quantità dei follicoli a disposizione; questi elementi variano da donna a donna, a seconda dell'età e delle caratteristiche individuali. Quando la situazione follicolare è ideale, viene somministrata la gonadotropina corionica che simula il picco ormonale di LH e permette la maturazione del follicolo.
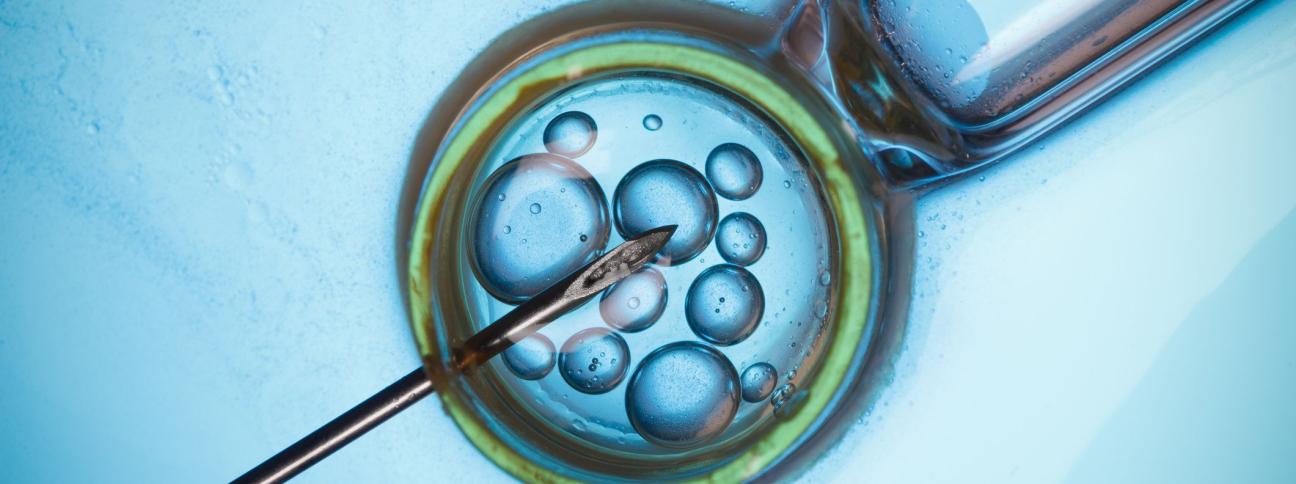
Entro 36 ore dalla somministrazione di gonadotropina corionica viene effettuato il prelievo degli ovociti, inserendo un ago sottilissimo nella parete vaginale e raggiungendo l'ovaio tramite ecografia. Qui si aspira il liquido contenuto nel follicolo maturo, nel quale sono immersi gli ovociti, e lo si manda al laboratorio per la fecondazione In vitro. Solitamente il prelievo, chiamato pick-up, viene effettuato in anestesia locale o in sedazione generale.
Nel primo caso non ci sono analisi preventive da fare, ma molte donne hanno sentito comunque dolore, talvolta anche forte; nel secondo caso, bisogna effettuare delle analisi pre-anestesia, ma la procedura è completamente indolore.
In laboratorio, gli ovociti vengono osservati al microscopio per valutarne lo stato di maturazione; le cellule, infatti, per poter essere fecondate devono trovarsi in un periodo di maturazione detto metafase II. In seguito, gli ovuli scelti vengono posti in una coltura in incubazione per circa 3 ore; intanto, vengono scelti gli spermatozoi per la fecondazione dal campione offerto dall'uomo tramite masturbazione.
Quando sono pronti, anche gli spermatozoi vengono posti nel liquido di coltura lasciando che incontrino gli ovuli e li fecondino. Dopo la fecondazione, gli ovuli restano in coltura per alcune ore; il controllo della fecondazione infatti avviene solo dopo circa 20 ore. Se l'incontro tra spermatozoi e ovuli è andato a buon fine, si potranno notare due pronuclei che contengono i cromosomi femminile e maschile dei genitori. Soltanto in questo caso di può finalmente parlare di zigote.
Il trasferimento dello zigote nell'utero avviene quando l'embrione presenta tra 2 e 6 cellule e il numero degli embrioni da trasferire in utero dipende da diversi fattori, legati tutti però alle possibilità concrete che si instauri una gravidanza.
In pratica, a partire da uno standard di tre embrioni, si deciderà per il trasferimento, ad esempio, di 2 soltanto se la donna è giovane e gli embrioni sono di ottima qualità, per 4 se la donna ha passato i 35 anni o se gli embrioni non sono particolarmente buoni.
Questo accade perché bisogna trovare un compromesso accettabile tra le possibilità di cominciare una gravidanza (ovviamente più embrioni si trasferiscono, più alte sono le possibilità) e l'evenienza di un parto plurigemellare, che potrebbe rivelarsi fatale tanto per la madre quanto per i bambini. Il trasferimento avviene tramite catetere inserito nel canale cervicale e da lì fino all'utero, dove gli embrioni verranno rilasciati direttamente sull'endometrio.
Dopo il trasferimento degli embrioni, alla donna è richiesto un certo riposo, l’astinenza da sostanze nocive (fumo, caffeina, alcol) e di evitare sforzi. Talvolta si rende necessaria una terapia di sostegno, solitamente con progesterone o gonadotropina corionica.
Questa terapia va assolutamente continuata fino all'accertamento della gravidanza ed eventualmente anche dopo. L'ultimo passo di questa tecnica è il test di gravidanza. Questo viene effettuato circa due settimane dopo il trasferimento degli embrioni in utero. L'esame da effettuare sarà la ricerca nel sangue di betaHCG quantitativo.
Le altre tecniche per l'infertilità
- ICSI: la tecnica ICSI è identica alla FIVET tranne che nella fase di fecondazione; mentre nella FIVET ovuli e spermatozoi vengono messi nello stesso liquido di coltura aspettando che si incontrino, nella ICSI lo spermatozoo viene introdotto direttamente nella cellula uovo con un ago molto sottile; questa tecnica nasce come alternativa nei casi di oligospermia, astenospermia o teratospermia perché consente di prelevare pochissimi spermatozoi mobili per fecondare ciascun ovulo, laddove per la FIVET ce ne sarebbero voluti almeno 200.000.
- GIFT: anche questa tecnica è molto simile alla FIVET, con la differenza che la fecondazione, però, avviene in vivo (cioè nel corpo della donna) e non in vitro; in pratica, vengono aspirati sia gli ovuli che gli spermatozoi (solitamente 3 ovuli e 400.000 spermatozoi) e vengono poi inseriti direttamente nelle tube, dove può avvenire la fecondazione naturale. Questa tecnica è molto vicina alla fecondazione naturale e, come questa, presenta il vantaggio di seguire i tempi naturali di fecondazione ma presenta anche diversi dubbi: innanzitutto, non è detto che gli spermatozoi riescano a fecondare gli ovuli, presenta un alto tasso di gravidanze extrauterine, è molto invasiva, perché effettuata in laparoscopia, ha bisogno di un perfetto funzionamento delle tube e non è praticabile in casi di infertilità maschile. Una variante della GIFT è la ZIFT che prevedere l'introduzione nelle tube di zigoti anziché di cellule uovo e spermatozoi, facendo avvenire la fecondazione in vitro; non è una tecnica molto usata, perché, in questi casi, si preferisce la FIVET.
- MESA, TESA e TESE: sono tre sigle che stanno tutte ad indicare il prelievo di spermatozoi direttamente dalla zona genitale maschile. La prima tecnica prevede il prelievo di spermatozoi dall'epididimo, cioè l'organo che si trova immediatamente sopra il testicolo, dove gli spermatozoi acquistano la loro mobilità; la seconda prevede l'aspirazione degli spermatozoi direttamente dal testicolo tramite biopsia con agoaspirazione, mentre la terza viene effettuata tramite biopsia chirurgica. Si tratta di tre tecniche da utilizzare in caso di azoospermia dovuta ad ostruzione dei canali spermatici oppure a disturbi della maturazione degli spermatozoi. Nel primo caso, gli spermatozoi verranno prelevati direttamente dal testicolo, nel secondo caso, saranno prelevati degli spermatidi ed utilizzati al posto degli spermatozoi. Queste tre tecniche sono abbastanza complesse da gestire poiché bisogna sincronizzare l'uomo e la donna; molti preferiscono estrarre prima gli spermatozoi e congelarli e poi sottoporre la donna al ciclo di FIVET, mentre altri preferiscono congelare gli ovociti prelevati alla donna dopo FIVET e poi prelevare gli spermatozoi. In ogni caso, il Congelamento e lo scongelamento di cellule uovo e spermatozoi può rivelarsi dannoso per le cellule stesse ed invalidare tutto il processo di fecondazione.
Infertilità: le questioni etiche
Sebbene questioni etiche vengano alla ribalta anche per le tecniche più normali, quali quelle che sono state esposte precedentemente, ci sono delle procedure di fecondazione assistita che vengono viste come degli insulti alla natura umana.
Una procedura che suscita ancora qualche commento, sebbene ormai venga quasi universalmente accettata, è quella del congelamento degli spermatozoi e degli embrioni. Si è parlato molto della validità di questa procedura; finora soltanto il congelamento di spermatozoi ed embrioni pare avere buoni risultati, mentre il congelamento delle cellule uovo sembra ancora in fase sperimentale.
Sebbene il congelamento ed il successivo scongelamento danneggino gran parte di spermatozoi (50%) e di embrioni (30%), il congelamento può comunque essere una soluzione per quelle persone che devono sottoporsi a terapie invalidanti o a cicli diversi di FIVET, permettendo loro così comunque di avere una riserva di spermatozoi ed embrioni a disposizione.
Altro argomento contraddittorio è quello che riguarda la donazione di cellule uovo e di spermatozoi, la cosiddetta fecondazione eterologa, cioè con ovociti e/o spermatozoi appartenenti a persone estranee alla coppia.
Solitamente si tratta di una procedura che viene effettuata in casi di infertilità maschile totale o di menopausa precoce. In alcuni stati, in cui è permesso, lo possono fare anche coppie omosessuali o persone 'single'.
Questa procedura implica, però, una serie di questioni etiche e giuridiche ancora irrisolte, come hanno dimostrato alcuni disconoscimenti ad opera di genitori che avevano fatto ricorso a questa pratica e poi hanno divorziato.
Una menzione, infine, va fatta anche alla cosiddetta maternità surrogata, cioè alla possibilità di 'affidare' la gravidanza ad un'altra donna, magari parente o amica della coppia. In pratica, si tratterebbe di una fecondazione assistita classica con il trasferimento dell'embrione, però, nell'utero di un'altra donna perché la madre non è in grado, per conformazione fisica o patologia, di accogliere l'ovulo fecondato e di portare avanti la gravidanza. Anche in questo caso, le implicazioni etiche e giuridiche sono molteplici e sfaccettate e ogni centro, ed ogni ginecologo, è stato lasciato in grado di decidere secondo la propria eticità.
È stato proprio per dare un ordinamento generale ai tanti dubbi e casi venuti alla ribalta della cronaca, che il governo italiano ha legiferato in materia.