- Cause della fibrillazione atriale
- Fibrillazione atriale: le conseguenze
- I rischi della fibrillazione atriale
- Sintomi della fibrillazione atriale
- Come si riconosce l'aritmia
- Evoluzione della patologia
- Cosa fare in caso di aritmia
- Fibrillazione atriale: trattamento
- Anticoagulanti nella fibrillazione atriale
- Prevenzione della fibrillazione atriale
La fibrillazione atriale è la più comune forma di Aritmia cardiaca ed è caratterizzata dalla presenza di un'attività elettrica atriale disorganizzata, molto rapida e meccanicamente inefficace (l'atrio non si contrae in maniera ritmica e coordinata con l'attività dei ventricoli). L'incidenza di questa aritmia nella popolazione si aggira intorno all'1%, ma aumenta con l'aumentare dell'età, raggiungendo il 6% nelle persone con più di 60 anni. Può essere permanente (stabile nel tempo), parossistica (brevi episodi che si risolvono da soli) o persistente (episodi prolungati, che richiedono l'intervento medico per essere interrotti).
Cause della fibrillazione atriale
La fibrillazione atriale può essere la conseguenza di problemi cardiaci quali valvulopatie (soprattutto la stenosi o insufficienza mitralica e aortica), malattie del muscolo cardiaco (miocardite, cardiomiopatie, insufficienza cardiaca cronica), cardiopatie congenite, infarto miocardico o altri disturbi quali ipertensione, malattie della tiroide, embolia polmonare, squilibrio idro-elettrolitico. Può inoltre essere dovuta all'assunzione di farmaci (abuso di antinfiammatori) o di droghe. Una causa frequente è l'abuso etilico, tant'è che molti episodi insorgono durante il weekend, quando generalmente il consumo di alcool è maggiore. Altre cause sono l’obesità, stati di stress, sindrome metabolica.
L'aritmia può insorgere anche subito dopo un intervento cardiochirurgico, a causa di alterazioni degli elettroliti e dello “stress” subito dal cuore. Talvolta, in particolar modo nei soggetti giovani ma anche in fasce di età più avanzate, non è possibile individuarne una precisa causa (fibrillazione atriale idiopatica).
Fibrillazione atriale: le conseguenze
Durante l'aritmia viene a mancare, come detto, un'efficace e regolare contrazione atriale. Le camere atriali sono praticamente immobili e progressivamente si dilatano. L'attività elettrica atriale rapida (fino a > 400/min.) viene condotta come di consueto ai ventricoli attraverso il nodo atrio-ventricolare, che filtra e riduce la frequenza degli impulsi che lo attraversano. La frequenza ventricolare risulta essere comunque elevata, in genere intorno ai 150-160 battiti al minuto in assenza di terapia, con frequenze istantanee che possono superare i 200/min.
Le conseguenze della perdita della funzione meccanica dell'atrio e quindi del suo contributo al riempimento del ventricolo variano da soggetto a soggetto. In assenza di cardiopatia organica, una Fibrillazione atriale parossistica di breve durata (ore) è in genere ben tollerata, senza alcun risentimento emodinamico (la pressione arteriosa si mantiene normale e l'unico sintomo avvertito dal soggetto può essere un fastidioso senso di palpitazione).
In caso di cardiopatia organica associata, l'insorgenza di questa aritmia può portare invece a un più rapido deterioramento del compenso cardiaco. Quindi, mentre in alcuni casi l'aritmia non incide su quantità e qualità di vita, in altri si può avere un peggioramento della prognosi e della qualità di vita.
I rischi della fibrillazione atriale
In conseguenza della perdita della capacità contrattile e dell'ingrandimento degli atri, la velocità del sangue nelle camere atriali destra e sinistra diminuisce sensibilmente. Questo rallentamento può portare alla formazione di aggregati di cellule e proteine del sangue (trombi). I trombi si formano prevalentemente in piccola estroflessione degli atri chiamata auricola che rappresenta un residuo embrionale e ancestrale del cuore.
Se questi trombi rimangono a livello atriale non creano problemi, ma spesso parti di essi (emboli) entrano improvvisamente in circolo andando a finire nei polmoni (embolia polmonare), al cervello (ictus), al cuore (infarto miocardico), a livello dei vasi intestinali (infarti intestinali) o renali (infarti renali), degli arti (occlusione acuta con ischemia dell'arto colpito) o di qualsiasi altro organo.
Sintomi della fibrillazione atriale
In presenza di fibrillazione atriale i sintomi sono estremamente variabili. Alcuni pazienti non accusano alcun disturbo, altri percepiscono batticuore rapido e improvviso. Altri ancora sentono di fare fatica a respirare (dispnea), si sentono stanchi o accusano dolore toracico. Nei pazienti che già avevano altri problemi cardiaci, l'insorgenza della fibrillazione atriale può addirittura portare alla comparsa di scompenso cardiaco, edema polmonare e richiedere il trattamento urgente in regime di ricovero ospedaliero.
Come si riconosce l'aritmia
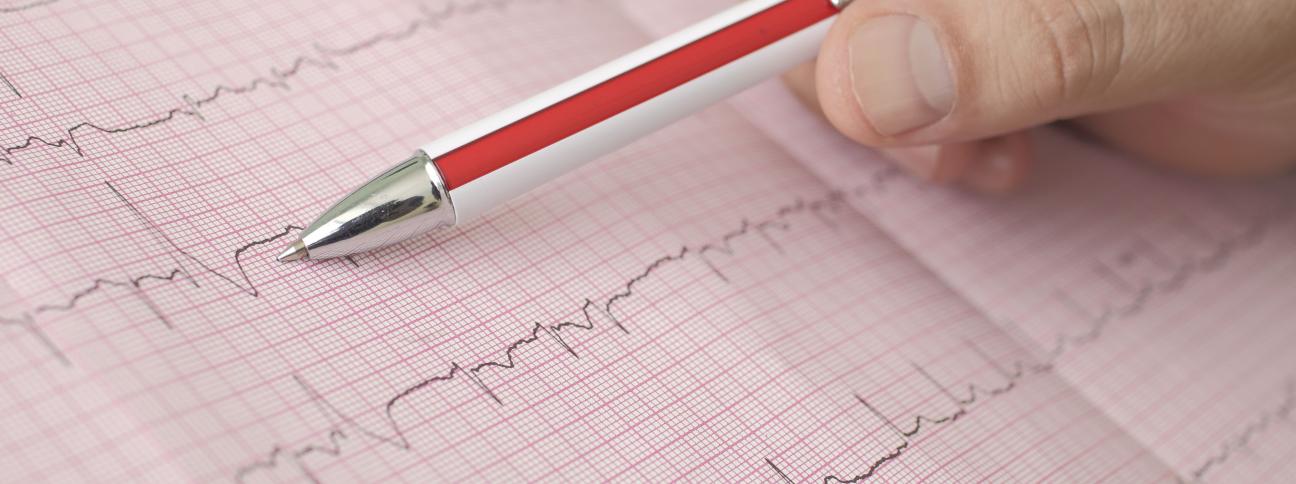
Il riconoscimento dell'aritmia talvolta è assai facile. In presenza dei sintomi precedentemente descritti, basta controllare il polso. Se si riscontrasse un polso irregolare e tachicardico (che va in fretta), la diagnosi di fibrillazione atriale è molto probabile. Talvolta però il paziente non accusa nessun sintomo e quindi il riconoscimento dell'aritmia può avvenire casualmente eseguendo un elettrocardiogramma per altri motivi oppure in occasione di un ricovero per una complicanza della aritmia (ictus).
Per la conferma del sospetto clinico è indispensabile comunque l'esecuzione di un elettrocardiogramma o l’utilizzo di un monitoraggio prolungato con HOLTER ECG o ECG mono-derivazione palmare; in casi selezionati è perfino necessario l’inserimento sottocutaneo di un piccolo device chiamato LOOP RECORDER che permette di rilevare episodi di fibrillazione atriale occulti quale causa di sincope o eventi neurologici da causa indeterminata.
Evoluzione della patologia
La fibrillazione atriale può essere parossistica con episodi saltuari, spesso in grado di risolversi spontaneamente, ma a volte essa richiede il trattamento con farmaci o altri mezzi per ripristinare il normale ritmo (ritmo sinusale). In presenza di sintomi di infarto e di sintomi di fibrillazione particolarmente rilevanti in termini di compromissione emodinamica (es.ipotensione), il ripristino del ritmo può rivestire carattere di urgenza. In assenza di sintomi invalidanti e in particolari condizioni cliniche può anche essere accettabile la persistenza della fibrillazione atriale (fibrillazione atriale “cronica”).
Cosa fare in caso di aritmia
Entro 48 ore dall'insorgenza dell'aritmia è possibile ripristinare senza indugi il ritmo sinusale, perché la probabilità che si siano già formati trombi atriali è bassissima. È quindi raccomandabile rivolgersi al più presto al Pronto Soccorso, almeno nei casi in cui l'inizio della aritmia è reso riconoscibile dai sintomi.
Qualora non si possa essere certi del momento di insorgenza dell'aritmia o si sia certi che l'aritmia sia presente da più di 48 ore, è necessario instaurare un'adeguata Terapia anticoagulante per 3-4 settimane prima di tentare di ripristinare il ritmo sinusale, cosa che prolunga e complica il trattamento.
Fibrillazione atriale: trattamento
Il primo accorgimento riguarda il controllo della frequenza cardiaca, che può essere rallentata con farmaci in grado di ridurre la frequenza di conduzione degli impulsi elettrici al ventricolo, pur persistendo la fibrillazione a livello atriale. È poi importante valutare, per i rischi sopra descritti, la durata dell'aritmia e i sintomi del paziente. Se la fibrillazione atriale è insorta da meno di 48 ore si può pensare di ripristinare immediatamente il ritmo sinusale; altrimenti è necessario un periodo di 3-4 settimane di anticoagulazione orale adeguata prima di tentare di porre fine all'aritmia. Il ripristino del ritmo può essere eseguito somministrando farmaci antiaritmici (cardioversione farmacologica), oppure ricorrendo alla terapia elettrica (cardioversione elettrica).
In alcuni casi è necessario ripristinare il ritmo sinusale urgentemente (nel paziente anginoso, in edema polmonare o in shock cardiogeno).
La cardioversione causa la resincronizzazione dell'attività elettrica e meccanica atriale. Spesso dopo la cardioversione, la fibrillazione atriale recidiva e bisogna ricorrere all'assunzione quotidiana di farmaci antiaritmici per mantenere il ritmo sinusale. Non sempre il ripristino del ritmo sinusale corrisponde a un immediato ripristino della contrazione atriale. È quindi necessario continuare l'anticoagulazione orale almeno per 4 settimane dopo il termine dell'aritmia e spesso anche più a lungo, non raramente per sempre. Questa decisione va però individualizzata, tenendo presente le condizioni cliniche e i fattori di rischio di ogni singolo paziente.
Per evitare il periodo di anticoagulazione precardioversione, ultimamente si ricorre sempre più spesso all'esecuzione di un ecocardiogramma transesofageo, che permette di visualizzare gli eventuali trombi a livello delle camere cardiache (non visualizzabili completamente con l'ecografia transtoracica). Se l'esame risulta nella norma, si può procedere direttamente alla cardioversione. In questo modo si riduce la durata complessiva delle fibrillazione atriale, aumentando la percentuale di successo della procedura. L'aritmia infatti tende a automantenersi: più a lungo dura, più difficile risulta interromperla.
Se il ripristino del ritmo sinusale non riesce, o se non viene ritenuto indicato, si deciderà di "cronicizzare" la fibrillazione atriale, cioè si lascerà il paziente in fibrillazione atriale, controllando la frequenza cardiaca con i farmaci adeguati e si somministrerà in concomitanza anche la terapia anticoagulante orale. Qualora la terapia anticoagulante orale venga ritenuta troppo rischiosa, in sua sostituzione si opterà per farmaci antiaggreganti.
I risultati di alcuni studi internazionali hanno fornito molte informazioni rilevanti in merito alla gestione clinica di questa aritmia. Non c'è differenza in termini di durata e qualità di vita fra una strategia di trattamento che cerchi di ripristinare e mantenere il ritmo sinusale e una in cui si lasci cronicizzare la fibrillazione atriale, mantenendo una buona anticoagulazione e controllando solo la frequenza cardiaca.
In casi selezionati è anche possibile ricorrere ad altri trattamenti quali l'ablazione con radiofrequenza, che produce delle "bruciature" nella parte interna del cuore, isolando i punti dai quali origina l'aritmia, soprattutto a livello dello sbocco delle quattro vene polmonari in atrio sinistro. Tale metodica però, pur essendo molto promettente, non è ancora capace di risolvere la totalità delle aritmie in quando come già descritto le condizioni favorenti e scatenanti sono moltissime ed eterogenee. L’indicazione della ablazione e la probabilità di successo della metodica (tra il 50 e 80%) è più alta in soggetti più giovani in cui l’aritmia è parossistica, l’atrio non è dilatato e non vi sono comorbidità o concomitanti patologie cardiache associate.
Se non sono possibili altri trattamenti, perché i farmaci si rivelano inefficaci o non tollerati, si può talvolta ricorrere all'ablazione del nodo atrioventriolare, cioè alla distruzione della via di conduzione dell'impulso elettrico dall'atrio al ventricolo. In questo caso però è necessario l'impianto di un pace-maker per sopperire efficacemente all'attività elettrica cardiaca.
Nella scelta terapeutica bisogna tenere sempre presenti gli effetti collaterali: la terapia anticoagulante orale può causare sanguinamenti, la terapia con farmaci antiaritmici può causare addirittura aritmie ventricolari pericolose; anche le metodiche invasive (ablazione) non sono prive di rischio (stenosi delle vene polmonari o emopericardio).
Allorquando un paziente in fibrillazione atriale non può assumere nessun anticoagulante per condizioni di sanguinamento severo o concomitanti patologie a rischio in anamnesi (es.varici esofagee, rettocolite ulcerosa, pregresso ictus emorragico intracranico) si può chiudere l’auricola atriale sx con specifici device al fine di impedire la formazione di coaguli in atrio.
Anticoagulanti nella fibrillazione atriale
I famaci anticoagulanti sono essenziali nella profilassi dell’ictus cardioembolico e nella prevenzione delle recidive. Storicamente sono stati usati anticoagulanti definiti antagonisti della vitamina K (dicumarolici: warfarin e acenocumarolo) con un range terapeutico misurato da un test ematico chiamato INR, ovvero il tempo di protrombina, che permette di eliminare la variabilità dei risultati ottenuti nei diversi laboratori. Questo valore viene in genere utilizzato per le persone che assumono farmaci anticoagulanti, nel cui caso dovrebbe essere compreso tra 2,0 e 3,0. In assenza di particolari problematiche, invece, vengono considerati normali i valori compresi tra 0,9 e 1,3.
Il limite dell’utilizzo dei Dicumarolici riguarda la necessità di frequenti prelievi emataci per controllare i valori di INR e quindi di modificare la posologia del farmaco e l'interazione con molti cibi contenenti Vitamina K (soprattutto vegetali a foglia verde) che ne riducono l’effetto e molte interazioni con altri farmaci che ne modificano la biodisponibilità.
Bisogna ricordare che l’uso di antiaggreganti invece di anticoagulanti non riduce il rischio di ictus in modo significativo a fronte di un rischio di sanguinamento di poco inferiore.
Negli ultimi anni sono giunti nuovi anticoagulanti orali (NAO) con diversi dosaggi che hanno dimostrato un profilo di efficacia e di sicurezza equivalente e perfino superiore rispetto al Warfarin con l’ulteriore vantaggio di non necessitare di alcun prelievo ematico periodico salvo il controllo almeno semestrale della funzionalità renale. Alcuni NAO hanno anche uno specifico farmaco antidoto per antagonizzarne l’effetto e per limitare episodi di sanguinamenti acuti severi. La prescrizione dei NAO è possibile dopo aver compilato un piano terapeutico che contempla il calcolo del profilo di rischio ischemico ed emorragico con specifici punteggi.
Prevenzione della fibrillazione atriale
Solo in alcuni casi è possibile attuare un'efficace prevenzione della fibrillazione atriale. Nei pazienti affetti da valvulopatie o da alcune cardiopatie congenite, qualora indicato, si può eseguire l'intervento chirurgico prima che gli atri si dilatino eccessivamente. La dilatazione atriale è infatti un fattore che favorisce l'insorgenza dell'aritmia.
Un adeguato controllo pressorio così come l'evitare di assumere quantità eccessive di alcool sono accorgimenti utili per prevenire la fibrillazione atriale. Pertanto la scelta terapeutica farmacologica con anticoagulanti e antiaritmici va pianificata e monitorata nel tempo dallo specialista cardiologo. La scelta terapeutica con cardioversione elettrica o ablazione, occlusione auricola sinistra sono terapie che vanno individualizzate per ogni caso.